Convalescent rehabilitation ward
回復期リハビリテーション病棟

回復期リハビリテーション
病棟について
回復期リハビリテーション病棟は、急性期を経過した患者さまへの在宅復帰に向けた医療やリハビリテーションを提供する病棟です。
急性期を経過し、全身状態が安定したとはいえ、麻痺や能力低下などの症状はすぐに改善しません。機能回復が引き続き期待できる期間が続く点を考慮すれば、この時期のリハビリテーションにより身体機能や日常生活活動の改善を望むことができます。
脳血管疾患や大腿骨頚部骨折等の患者さまに対し、日常に必要な生活動作の能力向上や在宅復帰等を目的に、医師を中心とした多くの専門職がチームを組み、集中的なリハビリテーションを行っていきます。
| 病床数 | 45床 |
|---|
当院の特徴
01

個別性の高いリハビリプログラムの提供
患者さま一人ひとりに合わせて適切なプログラムを提供できるよう、担当者が連携し、対応させていただきます。
開放感のあるリハビリテーション室にてリハビリを行うことができ、物理療法機器・装具各種・評価計測機器など、さまざまな設備も取り揃えております。
02

退院後の環境を想定した日常動作練習
リハビリテーション室には、階段や浴槽、調理練習用のキッチンなど、ご自宅を想定した動作練習に適した環境が整っております。
また、病院周囲には、屋外庭園や坂道、砂利道等のさまざまな環境で屋外歩行練習が行えるようになっています。
03

退院後も継続したフォローアップ
ご退院された患者さまの中には、リハビリをやめたあとで「体力が落ちてしまうのではないか」と心配される方が多くいらっしゃいます。当院では外来や訪問リハビリを継続できるシステムを整えており、退院後も継続して利用される方も少なくありません。運動のコツや生活動作のポイントをスタッフが一緒に確認しながら進めるため、安心してリハビリを続けられるのが強みです。
また、当院では一部の該当患者さまにおいて、自動車運転の再開に向けた支援も行っております。
04

当院の施設基準
- 回復期リハビリテーション病棟入院料1
- 脳血管疾患等リハビリテーション料(Ⅰ)
- 運動器リハビリテーション料(Ⅰ)
回復期リハビリテーション病棟
入院基準
回復期リハビリテーション病棟へ入院する対象者は、厚生労働省が疾患などの条件や入院期間を定めており、専門の医師による診断が必要です。対象疾患や入院期間などは次の表をご参照してください。
| 対象疾患 | 入院期間 |
|---|---|
| 脳血管疾患・脊髄損傷・頭部外傷・くも膜下出血のシャント術後・脳腫瘍・脳炎・急性脳症・脊髄炎・多発性神経炎・多発性硬化症・腕神経叢損傷(わんしんけいそうそんしょう)等の発症後もしくは手術後、または義肢装着訓練を要する状態 | 150日 |
| 高次脳機能障害を伴った重症脳血管障害、重度の頸髄損傷および頭部外傷を含む多部位外傷 | 180日 |
| 大腿骨・骨盤・脊椎・股関節もしくは膝関節の骨折、または2肢以上の多発骨折の発症後、または手術後の状態 | 90日 |
| 外科手術又は肺炎などの治療時の安静により廃用症候群を有しており、手術後または発症後 | 90日 |
| 大腿骨・骨盤・脊椎・股関節または膝関節の神経、筋又は靭帯損傷後 | 60日 |
| 股関節又は膝関節の置換術後の状態 | 90日 |
| 急性心筋梗塞、狭心症発作その他急性発症した心大血管疾患または手術後の状態 | 90日 |
※廃用症候群とは病気やケガなどで安静な状態が長期間続くと、筋肉の萎縮や拘縮が進行し、体力が低下します。このような安静によって生じる進行性の症状を廃用症候群といいます。
入院期間
回復期リハビリテーション病棟入院基準の疾患により入院できる期間が60日~最長180日と定められています。この期間内で個々の状態にあわせたリハビリを実施し、患者さまの機能が改善し、退院後の生活が送れる目途がついたところで退院となります。
入院から退院までの流れ
入院時
入院時診察・検査
入院時に診察・検査を行います。
各専門職からの入院生活の説明
医師や看護師等から、入院生活に対する簡単な説明を行います。
リハビリテーション
入院初日からリハビリを行います。
初日のリハビリは、安全に入院生活を送ることができるよう、看護師や介護士と連携し、病棟での日常生活動作の介助量などを確認していきます。
入院中
リハビリテーション
原則1日2~3時間を行っていきます。
初回、定期カンファレンス
初回は、原則入院から1週間以内、定期は2~4週間毎に行います。
患者さまの治療方針を多職種で共有、検討をします。
リハビリテーション総合実施計画書の説明
カンファレンスで相談した内容を、患者さま本人、ご家族さまにリハビリテーション総合実施計画書の説明とともに報告・相談させていただきます。
退院後の方向性等を決定するためにも重要な話し合いになります。
住宅評価
在宅復帰予定の患者さまのご自宅に、理学療法士が伺います。退院後の安心・安全な在宅生活に向け、実際のご自宅の環境を確認させていただきます。
ソーシャルワーカーによる相談
適宜、ソーシャルワーカーによる退院後の方向性等の相談をさせていただきます。
各種検査
相談後、各種検査を行います。
退院前
ケアマネジャー面会
ケアマネジャーさまが来院し、療法士とともに直接患者さま本人と話し合っていただき、退院後のサービス等の調整を行います。
退院前カンファレンス
入院中の担当看護師、療法士、ソーシャルワーカー等退院後の各サービス担当者さまが、退院後の在宅や施設生活に向けた情報共有を行います。
家族指導
退院後も日常生活に介助が残る患者さまのご家族さまに対して、看護師や介護士、療法士が、介助の行い方、注意点などを直接説明させていただきます。
退院時
退院時には、改めて各専門職から退院後の生活に対する注意点等の説明を行います。
回復期リハビリテーション病棟
における関わり

カンファレンス
患者さまごとに、定期的に各スタ ッフが集まって合同カンファレンスを行います。情報を共有し、 患者さまの変化に合わせて治療プログラムの変更などについて話し合い、患者さま一人ひとりの状態をスタッフ全体で把握できるようにしていきます。

日常動作(ADL)練習
在宅復帰に向けて、個々に合わせたADL(日常生活動作)練習 を取り入れ、ご家族さまに向けて適切な介助方法を学んでいただきます。(例:起き上がり・更衣・移乗動作・トイレ動作・整容・ 調理など)

装具療法
医師・理学療法士・作業療法士・義肢装具士が連携し、装具の作製・修正を随時行っていきます。
VF(嚥下造影)検査
食べ物が気管に入っていないか(誤嚥・食物残留等)、安全に飲み込みが出来るか(摂取方法)、飲み込みの様子をレントゲンの透視検査を利用して、外からでは判断できない飲み込みの問題を検査します。検査結果をもとに改善に向けた効果的なリハビリテーションを行います。

住宅評価
在宅復帰される予定の患者さまには退院前にご自宅へ訪問し、必要に応じて住宅改修のアドバイスを行います。 その際にはケアマネジャーさまにも同伴していただき、連携を取りながら住みやすい環境づくりを目指します。
病棟での1日のスケジュール
起床・着替え・トイレ
朝食・口腔ケア
リハビリ・検査
病棟レクリエーション(週1回、火)
入浴(週2回、月・木)
※対象の患者さまは透析治療
昼食・口腔ケア・トイレ
リハビリ・検査
※対象の患者さまは透析治療
夕食・口腔ケア・トイレ・着替え
消灯・就寝
治療実績
全国平均
回復期リハビリテーション病棟協会 回復期リハビリテーション病棟の現状と課題に関する調査報告書
| 2024年度 | 2023年度 | 2022年度 | |||||
|---|---|---|---|---|---|---|---|
| 当院実績 | 全国平均 | 当院実績 | 全国平均 | 当院実績 | 全国平均 | ||
| 1日平均単位数 | 7.5 | – | 7.3 | 6.2 | 6.4 | 6.2 | (単位/日) |
| 平均在院日数 | 47.3 | – | 47.7 | 65.7 | 48.5 | 66.2 | (日) |
| 在宅復帰率 | 85.4 | – | 82.5 | 78.1 | 82.4 | 77.9 | (%) |
| 実績指数 | 63.8 | – | 58.4 | 47.5 | 53.8 | 45.3 | |
| FIM利得 | 25.9 | – | 24.2 | 24.9 | 24.1 | 24.3 | (点) |
実績指数とは
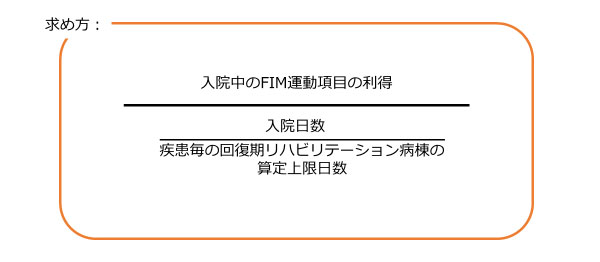
入院期間に、どれだけ効率的に患者さまの日常生活動作を改善が図れたかを示す
リハビリテーションと一緒に
栄養への取り組み

栄養科では、医師の指示のもと一般食、治療食、嚥下食など患者さま個人に合った食事の提供を行っています。
患者さまの治療方針を決めるカンファレンスには、管理栄養士も出席し、患者さまの体格や栄養状態、嚥下機能などに合わせた食事の提供が行えるようにしております。
また、単調な入院生活の中で患者さまに喜んでいただけるよう季節ごとに行事食を取りいれています。
患者さまから「遠いとこまで行かんでも病院でご当地グルメが食べられて嬉しいわ!」と喜んでいただいております。
患者さまがお誕生日を迎えられた日の昼食に、赤飯とケーキ、手作りの誕生日カードをお膳に入れてお祝いをしています。
入院されてからの栄養治療の流れ
STEP1栄養スクリーニング・栄養アセスメント
管理栄養士
入院後、栄養スクリーニング・栄養アセスメントを実施する。
STEP2入院診療計画書作成
医師・看護師・管理栄養士・その他医療従事者
医師・看護師・管理栄養士・その他の医療従事者が共同し、入院診療計画書を作成する。
STEP3栄養管理計画書作成
医師・看護師・管理栄養士・その他医療従事者
GLIM基準を用いた栄養評価を行い、医師・看護師・管理栄養士・その他の医療従事者が共同し、摂食機能及び食形態に考慮した栄養管理計画書を作成する。
STEP4実施・チェック
管理栄養士
回復期リハビリテーション病棟では入院後2週間以内に1回、その後1週間~1ヵ月に1回、患者の病態に合わせ、リハビリカンファレンスを行い、多職種での栄養評価を実施。
STEP5栄養状態のニタリング
医師・看護師・管理栄養士・その他医療従事者
毎週水曜日にVF検査を実施し、嚥下機能が低下した患者様の食事の見直しを行っている。
STEP6退院時評価
医師・看護師・管理栄養士・その他医療従事者
退院前の栄養状態の評価を多職種で共有し、栄養管理計画書を作成する。医師の指示があった場合は、入院時栄養食事指導及び訪問栄養食事指導を実施する。
~行事食~





~ご当地グルメ~




